Las investigaciones modernas revelan cada vez más una amenaza silenciosa que socava la salud del cerebro: la neuroinflamación, un proceso inflamatorio crónico en el sistema nervioso central que puede desarrollarse durante años sin síntomas evidentes. Está vinculada a depresión, Alzheimer, Parkinson, autismo y otros trastornos neurológicos. Pero, ¿es posible combatirla?
¿Qué es la neuroinflamación?
La inflamación es, en principio, un mecanismo de defensa del organismo. Sin embargo, en el cerebro puede volverse crónica: las células inmunitarias (microglía) reaccionan incluso sin una amenaza real, alterando la función neuronal y la producción de neurotransmisores clave como la serotonina y la dopamina.
El concepto de «neuroinflamación» (neuroinflammation) suele describir los procesos inflamatorios que ocurren en el sistema nervioso central (SNC) —en el cerebro y la médula espinal—. En la neuroinflamación participan diversas células y moléculas del sistema inmunitario del SNC.
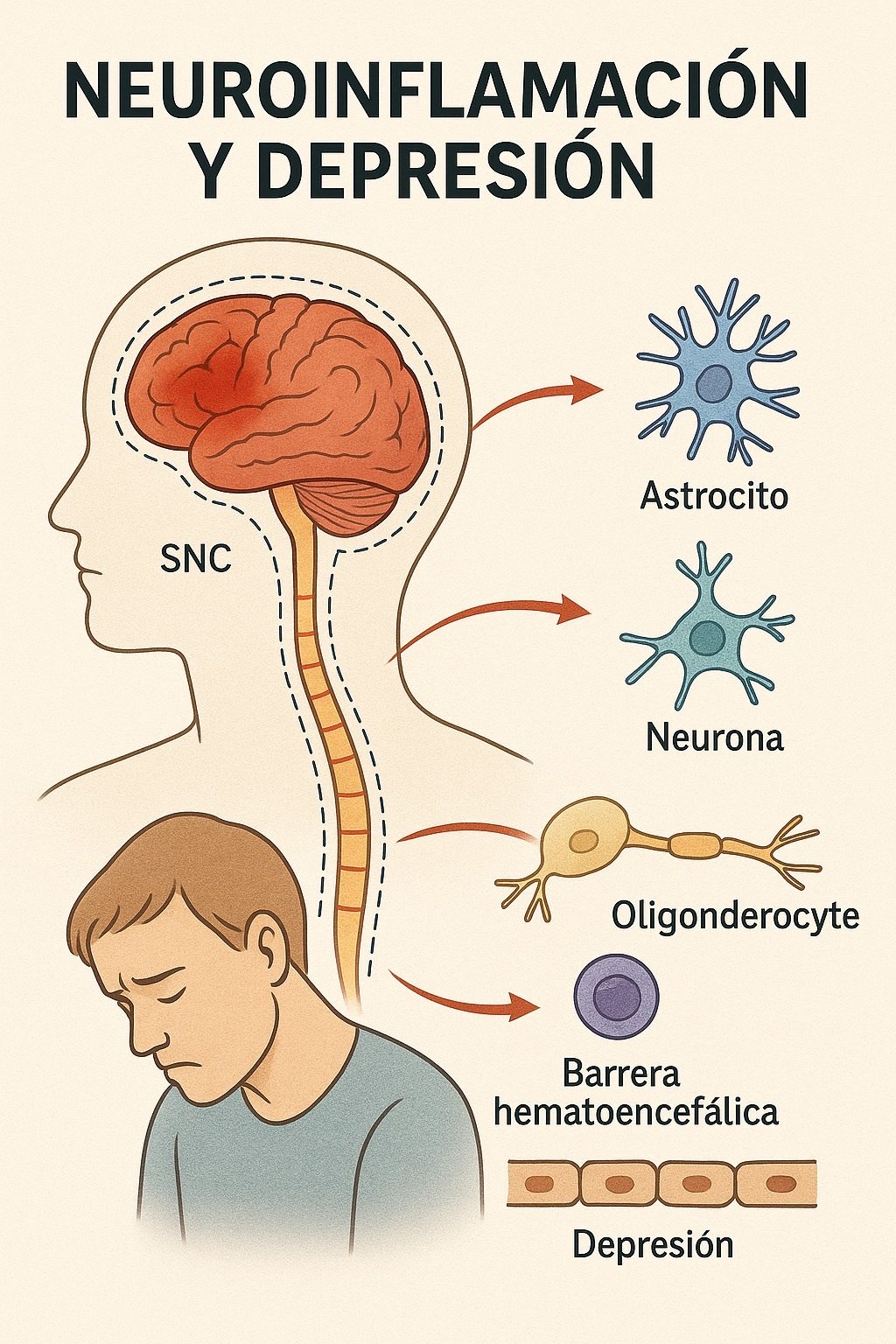
La localización de la neuroinflamación depende de la causa:
– En enfermedades neurodegenerativas (como el Alzheimer o el Parkinson), la neuroinflamación se localiza en las áreas de degeneración (hipocampo, corteza cerebral, sistema nigroestriado).
– En infecciones (como meningitis o encefalitis), la inflamación puede ser difusa o localizada.
– En traumatismos, la inflamación se concentra alrededor de la zona dañada.
– En la esclerosis múltiple, la neuroinflamación aparece alrededor de los focos de desmielinización en la sustancia blanca.
El recorrido científico: Neuroinflamación y cerebro
A principios del siglo XX, ya se sospechaba que la inflamación podía influir en patologías cerebrales, pero estas ideas permanecieron al margen del interés científico. En los años 80, se observó por primera vez la acumulación de moléculas inflamatorias en cerebros con Alzheimer. En 1991, el término «neuroinflamación» se acuñó oficialmente.
En los 90, se descubrió que citocinas proinflamatorias (como la interleucina-1 y el TNF-α) podían estar involucradas en la depresión. Los avances en neuroimagen en los años 2000 permitieron visualizar la activación de la microglía en pacientes depresivos. Para la década de 2010, se estableció el vínculo entre el microbioma intestinal y la inflamación cerebral. Hoy, se investigan activamente terapias antiinflamatorias para trastornos neurológicos y psiquiátricos. Cuidar tu cerebro de la neuroinflamación es importante.
Causas de la neuroinflamación
– Infecciones (virus, bacterias, parásitos).
– Traumatismos craneoencefálicos.
– Enfermedades autoinmunes.
– Estrés crónico.
– Tóxicos ambientales (metales pesados, pesticidas).
– Alteraciones del ritmo circadiano (privación de sueño, horarios irregulares).
El cerebro moderno enfrenta múltiples agresiones, desde la sobrecarga informativa hasta la exposición a ondas electromagnéticas.
Síntomas de alerta
La neuroinflamación avanza de manera insidiosa. Señales clave:
-Deterioro cognitivo: pérdida de memoria, dificultad para concentrarse, lentitud mental.
– Alteraciones emocionales: ansiedad, depresión, inestabilidad anímica.
-Molestias físicas: cefaleas, debilidad muscular, malestar general.
Ante estos síntomas, se recomienda consultar a un neurólogo, inmunólogo o psiquiatra.
El eje intestino-cerebro en la neuroinflamación
El microbioma intestinal regula la inmunidad, el estado de ánimo y la salud cerebral. Estudios demuestran que:
– La disbiosis (desequilibrio bacteriano) desencadena citocinas inflamatorias (IL-6, TNF-α) que llegan al cerebro.
– El intestino permeable permite el paso de toxinas a la sangre, generando inflamación sistémica.
– La falta de bacterias beneficiosas reduce la producción de compuestos antiinflamatorios, dejando a las neuronas vulnerables.
Hidratación: vital para el cerebro
– El cerebro es un 75-80% agua. Una deshidratación leve (1-2%) afecta la memoria, aumenta el cortisol y agrava la inflamación.
– La sangre se espesa, se ralentiza el drenaje linfático y se acumulan toxinas, sobrepasando la barrera hematoencefálica.
– El sistema glinfático(encargado de limpiar desechos cerebrales) solo funciona óptimamente durante el sueño y con buena hidratación.
El sueño: un escudo contra la inflamación
Dormir bien es fundamental para la salud cerebral.
– Horarios clave:
– Adultos: acostarse antes de las 22:00 para sincronizar los ritmos circadianos y facilitar la detoxificación cerebral.
– Niños: dormir entre 20:30 y 21:00 para un desarrollo neurológico óptimo.
-Consecuencias de la privación de sueño:
– Activación crónica de la microglía, perpetuando la inflamación.
– Aumento de citocinas proinflamatorias (IL-6, TNF-α).
– Acumulación de beta-amiloide (relacionado con el Alzheimer).
-Recomendaciones:
– Evitar pantallas 1-2 horas antes de dormir.
– Mantener la habitación oscura para estimular la melatonina (antiinflamatoria natural).
– Establecer una rutina horaria constante.
Estrategias de protección cerebral
1. Control de infecciones: tratar oportunamente patologías y prevenir picaduras de garrapatas.
2.Refuerzo inmunológico: omega-3, vitamina D, complejo B, y evitar tóxicos como alcohol y tabaco.
3.Cuidado del microbioma: consumir fibra y alimentos fermentados (yogur, kéfir, kimchi).
4. Hidratación adecuada: 1.5-2 litros de agua al día.
5.Ejercicio físico: mínimo 30 minutos diarios para mejorar el flujo sanguíneo cerebral.
6. Estimulación cognitiva: aprender idiomas, juegos de estrategia, lectura.
7. Sueño reparador: 7-9 horas, con horarios regulares.
Mirando al futuro
Las enfermedades neurológicas avanzan y aparecen a edades más tempranas. Patologías que antes se diagnosticaban después de los 65 años, ahora afectan a personas de 45 años o menos.
El cerebro actual sufre una carga sin precedentes: contaminantes, estrés digital, alteraciones del sueño y radiación electromagnética. Pero la ciencia avanza: hoy existen herramientas para prevenir daños y preservar las funciones cognitivas.
La clave está en actuar ahora: alimentación balanceada, actividad física, sueño profundo y manejo del estrés. El cerebro es nuestro bien más preciado, y protegerlo es una tarea diaria.
Las enfermedades neurológicas se están volviendo más tempranas
Datos científicos:
- Un estudio del Global Burden of Disease (2020) muestra que, entre 1990 y 2016, la incidencia del Alzheimer y del Parkinson en el grupo de edad 40–64 años aumentó en un 32% (GBD 2016 Neurology Collaborators, 2019).
- Ejemplo: En 2022, la revista JAMA Neurology publicó un estudio en el que se encontró que en el 27% de los pacientes con Alzheimer precoz (antes de los 60 años) existía una relación con inflamación crónica y síndrome metabólico (DOI:10.1001/jamaneurol.2022.0762).
Palabras del experto:
«Estamos viendo una aceleración de la neurodegeneración debido a los factores del estilo de vida. Los pacientes mayores de 45 años con deterioro cognitivo hoy en día no son una rareza»
— Dr. Michael Greger, neurólogo, autor del libro “How Not to Die”.
Estrés digital y luz azul
- Un metaanálisis de Sleep Medicine Reviews (2022) concluye que el uso de dispositivos electrónicos antes de dormir reduce la producción de melatonina en un 23%, afectando la limpieza del cerebro de toxinas (DOI:10.1016/j.smrv.2022.101718).
Por Alona Umanets
El Ciudadano